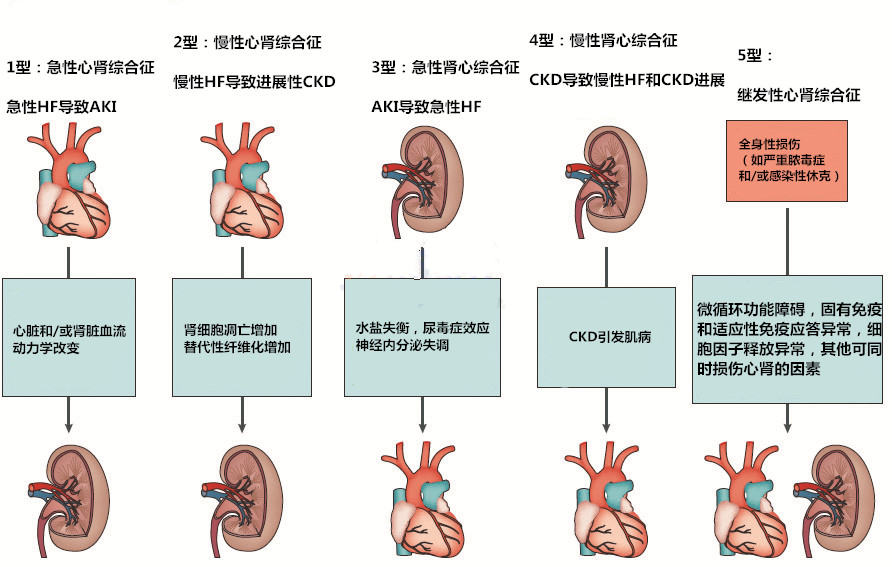
一场循环大戏:心脏与肾脏的“爱恨情仇”


注:图片来源与网络
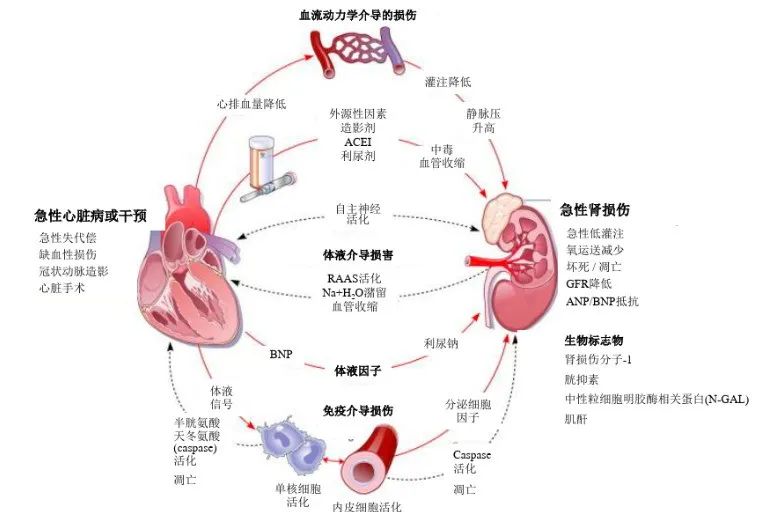
血流动力学
非血流动力学
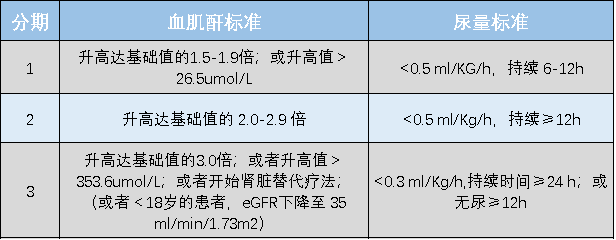
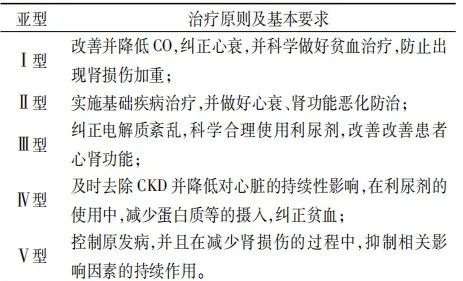
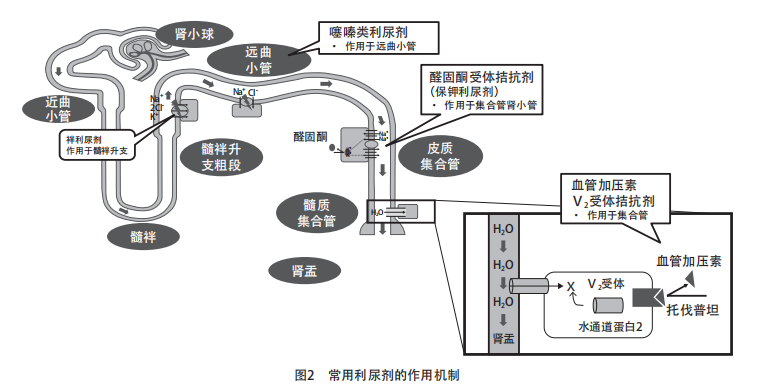
-
查找原因:钠盐摄入过多,使用NSAIDs,钠的再吸收增多,血容量不足,低血压等;
-
持续静脉注射小剂量利尿剂;
-
袢利尿剂与阿米洛利、美托拉宗或噻嗪类利尿剂合用;
-
与多巴胺或多巴酚丁胺合用;
-
减少ACEI 的剂量,或使用小剂量的ACEI;
-
考虑血液净化治疗。
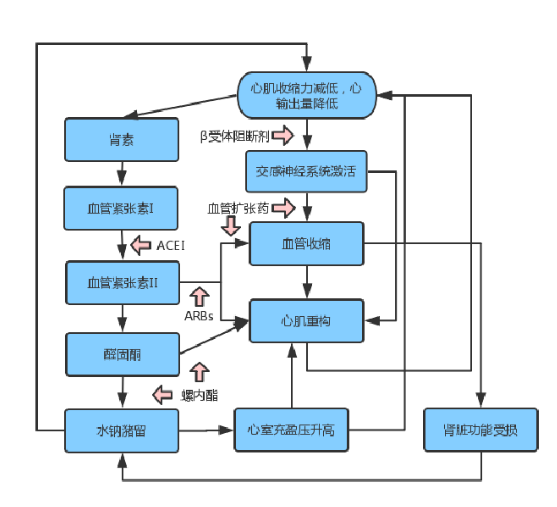
注:图片来源与网络
-
急性心力衰竭伴高血容量; -
Scr≥1.5 mg/dl或口服呋塞米80 mg无效。
